

关于妇科B超中那些液性暗区,依据不同的部位意义是不同的,宫腔内、宫颈上、输卵管中、卵巢上、盆腔的都是不一样的。妇科超声检查发现后,不必过度紧张,因为并非所有的液性暗区都属于病理性。一旦怀疑病理性积液我们需要及时就诊,结合病史、妇科检查及其他检查综合评估,明确临床诊断,根据诊断制定精准的治疗方案。
妇科超声下液性暗区
在妇科门诊里,存在一种极为常见的就医情形,就是妇科超声下出现液性暗区,以下是不同部位的意义说明。
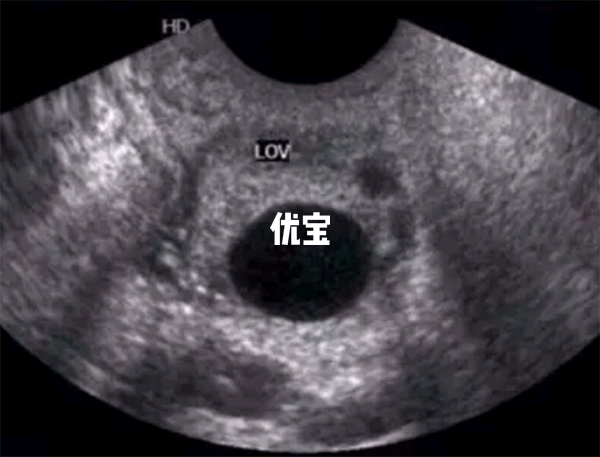
宫腔内的液性暗区
宫腔内的“液性暗区”又称“宫腔积液”
生理性宫腔积液:生理性的积液多发生在排卵后,多可自然消失,不必进行治疗。
病理性宫腔积液:
① 经血排出不畅或者子宫内膜恶性肿瘤液化坏死积脓所致。
② 先天生殖道畸形:处女膜闭锁,阴道闭锁或横隔:宫腔及阴道上部扩张时,可见积血暗区。
③宫腔感染:在不孕患者中的发生率达到 2.8%-56.8%,主要包括急、慢性子宫内膜炎。当发生子宫内膜炎时,各类炎性细胞趋化聚集于宫腔内,导致子宫内膜壁的血管通透性增加,宫腔内的炎性渗出液蓄积而形成宫腔积液。
④ 宫腔粘连:主要见于宫颈内口完全性粘连的患者。
⑤ 输卵管积水或积脓返流宫腔引起宫腔积液。宫腔积液的发生与输卵管病变呈现明显的相关性。
宫颈上的液性暗区
宫颈上的“液性暗区”又称“宫颈囊肿”或“宫颈纳氏囊肿”
由于宫颈腺管被堵塞,导致产生的黏液无法排出,从而在宫颈形成囊肿。可发生于宫颈外部和宫颈管内的任意位置,多为良性。主要由感染引起。
输卵管中液性暗区
输卵管中“液性暗区”又称“输卵管积水”或“输卵管积脓”
输卵管积水或积脓:输卵管感染后呈轻度或中度肿大,伞端可部分或完全闭锁,并与周围组织粘连。若输卵管伞端及峡部因炎症粘连闭锁,浆液性渗出物积聚形成输卵管积液;有时输卵管积脓中的脓液渐被吸收,浆液性液体继续自管壁渗出充满管腔,亦可形成输卵管积液。积液输卵管表面光滑,管壁甚薄,由于输卵管系膜不能随积液输卵管囊壁的增长扩大而相应延长,故积液输卵管向系膜侧弯曲,形似腊肠,可游离或与周围组织有膜样粘连。
卵巢上的液性暗区
卵巢上的“液性暗区”又称 “卵巢囊肿”
生理性的“卵巢囊肿”
因为卵巢是周期性变化的,有时会出现一些特殊情况,如:发育大的卵泡没有排出继而黄素化,而是慢慢被体内吸收掉,从而在超声检查中表现为“卵巢液性暗区”,这种情况属于月经周期中的常见生理现象,并不是真正意义上的病理变化。
因此,如果超声检查发现“卵巢液性暗区”,需要鉴别卵巢囊肿是卵巢生理性囊肿还是卵巢病理性囊肿,若为卵巢病理性囊肿,还需区分是良性还是恶性。
如果卵巢肿物小于4cm而且属于囊性,建议下一次月经干净后再进行一次超声检查,以排除卵巢生理性囊肿。
但是,如果随诊3个月或口服避孕药2~3个月,囊肿持续存在或增大,则应考虑为病理性囊肿,如卵巢肿瘤等。
盆腔的液性暗区
盆腔的“液性暗区”又称“盆腔积液”,盆腔积液分为生理性及病理性两大类。
生理性盆腔积液
排卵期、月经期可有生理性盆腔积液。盆腔处于腹腔最低的部位,当盆腹腔脏器有少量渗出液、漏出液时,液体会首先聚积在盆腔,从而形成盆腔积液。这些情况属于生理性的,不需要临床治疗。
病理性盆腔积液
① 、盆腔炎
盆腔炎是指上生殖道及其周围组织的炎症,主要有子宫内膜炎、输卵管炎、输卵管卵巢脓肿、盆腔腹膜炎,其中输卵管炎最常见,大多发生在生育年龄妇女。
② 、结核性盆腔炎
输卵管结核最为多见,输卵管结核常合并盆腔腹膜结核,腹膜及盆腔脏器表面布满粟粒状结核病灶,产生大量的渗出液聚积在盆腔。
③、 卵巢过度刺激综合征
主要临床表现为卵巢囊性增大、毛细血管通透性增加、体液积聚于组织间隙,引起腹腔积液。超声下可见盆腔液性暗区。
④、 异位妊娠
输卵管妊娠流产或破裂,则会造成输卵管壁破裂出血,血液聚积在子宫直肠陷凹而形成盆腔积液。超声检查仅能显示盆腔积液,不能显示积液是否是血液。异位妊娠患者多有不规则阴道出血、下腹痛,尿妊娠试验阳性。
⑤、 卵巢及输卵管恶性肿瘤
发生卵巢及输卵管恶性肿瘤,腹水一般较多,超声及磁共振检查在附件区发现占位,肿瘤指标等检测有助于诊断及鉴别诊断。
妇科超声下的“液性暗区”有很多种,超声检查发现后,先别过于紧张,因为不一定所有的液性暗区都是病理性的,我们需要及时就诊,寻找专科医生,结合病史、妇科检查及其他检查综合判断,明确诊断,根据诊断进一步治疗。
本页面内容来自网络或用户自发贡献,如有侵权,请按照平台公示的举报规则发起投诉。
本文永久性地址 https://www.uborn.net/zhengzhou/c65193e17b925f8ff6b2.html





































